Pauschalen in der ambulanten Vergütung

Die optimale Vergütung medizinischer Leistungen ist eine gemischte; darin ist sich die gesundheitsökonomische Wissenschaftsgemeinschaft weltweit einig. Sie mischt pauschale Elemente, bei der die Vergütung bereits vor der Behandlung feststeht, mit Abgeltungen, die den tatsächlichen Behandlungskosten folgen.
Ambulante Fallpauschalen
Der Nutzen flächendeckender Pauschalen ist umstritten: nur Flickwerk oder die praktische Lösung akuter Probleme?
Die fixe pauschale Vergütung hat den Vorteil, dass der Leistungserbringer selbst einen Anreiz hat, die Behandlungen kostensparend zu erbringen. Denn es bleibt ihm von der Vergütung dann am meisten übrig, wenn er seine Ressourcen schonend einsetzt. Kann er dagegen seine Leistungen einzeln abrechnen, wie das beim Einzelleistungstarif im ambulanten Bereich der Fall ist, geht der Anreiz in die umgekehrte Richtung: Wer viel macht, verdient viel. Ein zu grosser Ressourcenaufwand ist die Folge. Aus volkswirtschaftlicher Sicht liegt daher der Vorrang bei der pauschalen Vergütung. Sie überträgt die Kostenverantwortung den Leistungserbringern und setzt damit den Anreiz für effiziente Behandlungen richtig. Und so verlangt es auch das Gesetz im Art. 43, Abs. 4bis, KVG: Die obligatorisch versicherte Leistung ist in der notwendigen Qualität effizient und günstig zu erbringen.
Entscheidender Informationsvorsprung
Abweichungen vom Prinzip der vollständigen Kostenverantwortung aufseiten der Leistungserbringer lassen sich mit den Stichworten «risikoscheue Leistungserbringer», «Fallschwere», «Qualität der Behandlung» und «Patientenselektion» begründen. Diese Elemente kommen ins Spiel, weil die Leistungserbringer gegenüber dem Kostenträger einen Informationsvorsprung in verschiedener Hinsicht haben. Der Versicherer kann die Kosten des Leistungserbringers, dessen Fallmischung wie auch dessen Behandlungsqualität nur eingeschränkt beobachten und daher nicht überwachen und sanktionieren. Würde ausschliesslich pauschal vergütet, fiele die Gesamtvergütung zu hoch aus, die Qualität der Behandlung stimmte nicht und es käme zu einer unerwünschten Selektion von Patientinnen und Patienten.

Die Fälle unterscheiden sich in ihrer Schwere und somit in den Behandlungskosten. Darüber hinaus können sich die Kosten von Fall zu Fall etwa wegen auftretenden Komplikationen auch zufällig unterscheiden. Ärztinnen und Ärzte sind grundsätzlich risikoscheu und möchten das Kostenrisiko dem Versicherer überlassen. Für diesen kommt es tatsächlich günstiger, wenn er die Behandlungskosten teilweise übernimmt, anstatt der Ärzteschaft im Rahmen einer rein pauschalen Vergütung eine hohe Risikoprämie zahlen zu müssen. Das Ergebnis ist eine gemischte Vergütung.
Die Praxis widerspricht der Rechtslage
Ähnlich ist es mit der Fallschwere auf Praxisebene. Kann der Kostenträger sie nicht richtig einschätzen, müsste er eine hohe pauschale Vergütung zahlen, um sicherzustellen, dass auch die schweren Fälle angemessen behandelt werden. Arztpraxen mit günstiger Fallschwere würden dabei eine Informationsrente einstreichen. Wiederum fährt der Kostenträger mit einer gemischten Vergütung besser. Eine teilweise Kostenübernahme durch den Kostenträger wirkt sich auch vorteilhaft auf die Qualität der Behandlung aus, falls weder diese noch der Erfolg der Behandlung nachweisbar sind. Der Kostenträger kann auch die Selektion der Patientinnen und Patienten durch die Ärzteschaft über eine gemischte Vergütung in seinem Sinne steuern, falls Ärztinnen und Ärzte einen Informationsvorsprung bezüglich der Behandlungskosten haben.

Das Gesetz sieht nach Art. 42, Abs. 2, KVG, Pauschaltarife bezogen auf einzelne und umfassende Behandlungen wie auch auf Versicherte vor. Und so sollte es auch in der Praxis sein. Allein in der Schweiz dominiert im ambulanten Bereich die Einzelleistungsvergütung. Im Rahmen von Hausärztenetzverträgen werden allerdings Versichertenpauschalen vereinbart. Hierbei versichern sich die am Netz beteiligten Ärztinnen und Ärzte gegenseitig, indem sie nach Einzelleistung abrechnen, die Gruppe aber gemeinsam gegenüber dem Versicherer für Kostenüberschreitungen haftet. Im besten Fall schliesst die Pauschale auch die veranlassten Leistungen, insbesondere die Kosten von Behandlungen durch Spezialpraxen und Spitäler, mit ein. Die Haftung des Ärztenetzes kann durch Kostenteilung mit dem Versicherer abgemildert und die Pauschale nach Eigenschaften der Versicherten differenziert werden. Hierbei ist interessant, dass Elemente des Risikoausgleichs zwischen den Versicherern bei der Vergütung der Leistungserbringer übernommen werden.
Die Schweiz hinkt hinterher
In Deutschland machen im hausärztlichen Bereich Versichertenpauschalen über die Hälfte der Gesamtvergütung aus. Die Schweiz hinkt hier weit hinterher, was überrascht, weil zwei Drittel der Bevölkerung einen Managed-Care-Vertrag haben. Dieser versetzt die Versicherer rechtlich in die Lage, unabhängig von landesweiten Manteltarifen eigene Vergütungsverträge umzusetzen. Die Versicherer haben es also durchaus selbst in der Hand, Teile der ambulanten Vergütung zu pauschalieren.
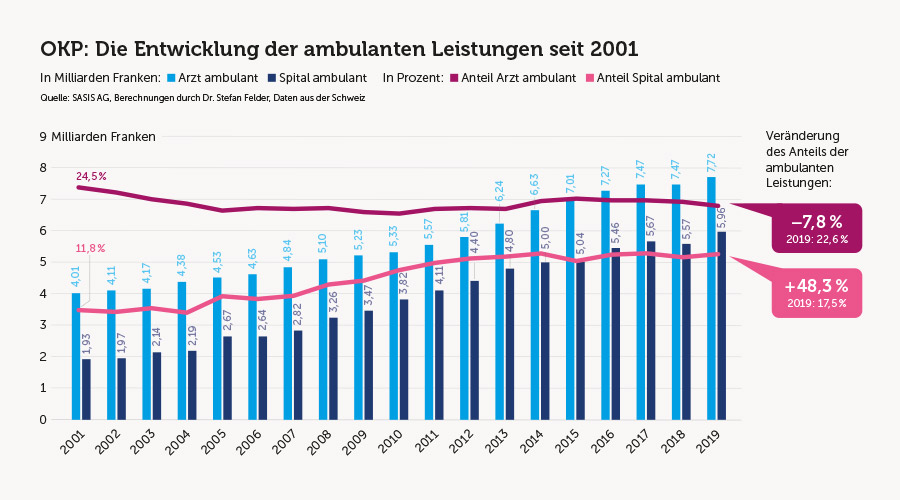
Im fachärztlichen Bereich kommen Versicherten- wie auch Patientenpauschalen wenig Bedeutung zu, da die Diagnostik und Behandlung spezifischer Erkrankungen im Vordergrund stehen. Eine Pauschalierung der Vergütung kann sich dort nach der Logik der Fallpauschalen im stationären Bereich richten. Standardisierte Behandlungen, die das gleiche Bündel von ärztlichen und technischen Leistungen bedingen, werden pauschal vergütet. Das entspricht dem Vorschlag von santésuisse und dem Dachverband der chirurgisch und invasiv tätigen Fachgesellschaften (FMCH). Die Bepreisung von Behandlungspauschalen bedingt eine Erfassung der Kosten, wie es im stationären Bereich über die Netzwerkspitäler geschieht. Eine solche Infrastruktur müsste noch aufgebaut werden. Die Reichweite von Behandlungspauschalen ist allerdings beschränkt. Sie dürfte im Ausbau weniger als zehn Prozent der gesamten ambulanten und spitalambulanten Vergütung ausmachen.
Bund lehnt TARDOC ohne eigene Alternative ab
Der gültige Einzelleistungstarif TARMED ist nicht nur veraltet – darin sind sich alle Beteiligten einig –, sondern erfüllt die Bedingungen einer optimalen ambulanten Vergütung in keiner Weise. Schlechter ist nur noch die Kostenerstattung, die teilweise noch in der Pflege und im akut-stationären Bereich bei der Kantonsbeteiligung angewendet wird. Der neu von curafutura und FMH vorgeschlagene TARDOC würde die Positionen der Einzelleistungen deutlich reduzieren und die Parameter der Vergütung den veränderten medizinischen Produktionsbedingungen anpassen. Die Befürworter versprachen, ihn künftig mit Pauschalen zu ergänzen, wie es das Gesetz vorsieht. Der Bundesrat glaubte ihnen nicht und lehnte den TARDOC ab, ohne selbst eine überzeugende Alternative anzubieten. Politik ist wie die Wissenschaft das Bohren dicker Bretter. Es muss vorwärtsgehen.






