Nicht alles Machbare ist sinnvoll

Was bedeutet Shared-Decision-Making (SDM)?
Das Ziel der Medizin sollte es sein, nur diejenigen Untersuchungen und Therapien durchzuführen, die den Werten, Bedürfnissen und Präferenzen des Patienten entsprechen. Für einen Patienten mit Hüftschmerzen kann ein neues Hüftgelenk keinen Mehrwert bieten, wenn er z.B. aufgrund seines schwachen Herzens nicht mehr spazieren gehen kann und die Schmerzen medikamentös gut kontrolliert sind. Seine Lebensqualität würde mit dieser Intervention nicht signifikant verbessert. Der Austausch zwischen Arzt und Patient ist daher unerlässlich. Zwar findet dieser heute schon statt, aber nicht immer mit der notwendigen Systematik und Striktheit. Wichtig ist, dass die Nachteile ebenso gut erklärt werden wie die Vorteile. Der effektive Mehrwert der Behandlung muss transparent gemacht werden.
Eigenverantwortung im Gesundheitswesen
Weshalb ist Eigenverantwortung im Gesundheitswesen wichtig? Welche Massnahmen zur Förderung der Eigenverantwortung sind denkbar und wie würden sie von der Bevölkerung überhaupt akzeptiert?

Können Sie ein Beispiel nennen?
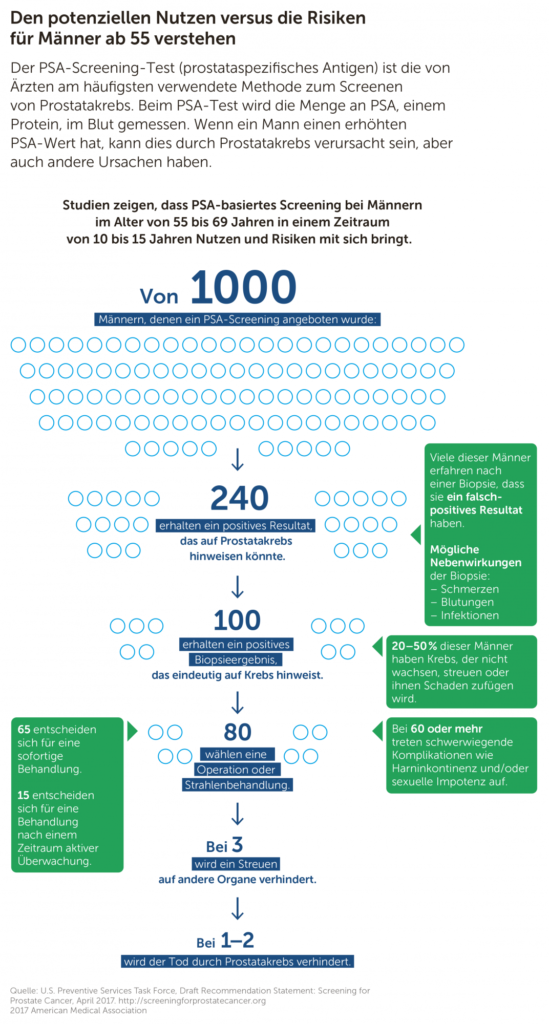
Ein gutes Beispiel ist der PSA-Test: Wenn Sie 1000 Männer zwischen 55 und
69 Jahren während 10–15 Jahren mittels PSA-Test screenen, vermeiden Sie 1–2 Todesfälle wegen Prostatakrebs. Das ist der positive Aspekt. Der negative Aspekt ist in der Grafik auf Seite 11 (USPSTF) zu erkennen: Das Screening führt in fast 10 Prozent der Fälle zur Entfernung oder Bestrahlung der Prostata mit substanziellen Nachteilen für die betroffenen Patienten. Shared-Decision-Making hat das Ziel, herauszufinden, ob der Patient das leicht geringe Risiko, an Prostatakrebs zu sterben (1:1000), höher gewichtet als das Risiko, mögliche Operationsfolgen, wie Inkontinenz und Impotenz, in Kauf zu nehmen.
In welchen Situationen ist SDM anwendbar?
SDM ist vor allem bei jenen diagnostischen und therapeutischen Eingriffen relevant, in denen die Patientenpräferenzen entscheidend sind. Meist sind das Interventionen, deren Nutzen im Verhältnis zu ihren Risiken gering ist. Solche Fälle werden z.B. beim Krebsscreening, in der Orthopädie und teilweise in der Kardiologie beobachtet.
Warum ist SDM wichtig?
SDM führt zu Behandlungen, die für den betroffenen Patienten sinnhaft und zweckmässig sind, da dies die Werte des Patienten, und nicht das Behandlungsvolumen von Leistungserbringern, ins Zentrum stellt; dass die Medizin damit kostengünstiger wird, ist nicht das Hauptargument, aber ein nicht unerwünschter Nebeneffekt. Ich bin überzeugt, dass wir heute teilweise eine Medizin praktizieren, die nicht immer optimal den Patientenpräferenzen, -werten und -bedürfnissen entspricht; die Lebensqualität und ein würdiges und möglichst leidensfreies Sterben werden von kranken Menschen meist als wichtiger betrachtet als die Lebensdauer.
Wie kann man die Patienten stärker in die Verantwortung der Entscheidungsfindung einbeziehen?
SDM heisst nicht, dass man schwierige Entscheidungen an die Patienten delegiert. Wir Ärzte haben die Tendenz, vorwiegend die Vorteile einer Behandlung oder Operation zu erklären; mögliche Nachteile werden dagegen eher weniger klar besprochen und gewichtet. Mit grafischen Mitteln und Videos können Ärzte Vor- und Nachteile verständlicher aufzeigen. Verschiedene Studien zeigen, dass Menschen, die vorab durch ein Gespräch, eine grafische «decision aid» und/oder ein Video umfassend über einen Eingriff informiert worden sind, kritischer und zurückhaltender gegenüber dessen Durchführung sind; im Falle z.B. von Hüft- oder Knieprothesen verzichtet über ein Drittel der Patienten nach strukturiertem SDM auf eine Operation.
Wo liegen die Grenzen von SDM?
SDM ist naturgemäss schwierig anzuwenden bei Notfällen oder Situationen, in denen es klar eine beste Option gibt. Eine partizipative Entscheidungsfindung wäre in der Geriatrie enorm wichtig; aber dort gibt es die grosse Problematik der kognitiven Einschränkungen der Patienten. Man kann auch nur dort kommunizieren, wo valide Zahlen vorhanden sind.
Welchen Stellenwert hat SDM aktuell in der Schweiz?
Die Resonanz, die ich im Rahmen von Podien und Symposien erhalte, zeigt mir, dass in der Ärzteschaft ein grosses Bedürfnis vorhanden ist, SDM anzuwenden und zu etablieren. Die Umsetzung in der Praxis ist aber komplex, da für die Schweiz zum einen noch zu wenig validierte Entscheidungshilfen vorhanden sind, aber auch weil unser Gesundheitssystem für das «Nichtmachen» von Abklärungen oder Behandlungen kaum Anreize setzt.
Was behindert die Anwendung von SDM?
Unser Versorgungssystem und dessen ökonomische Incentivierung sind heute generell auf das Durchführen des medizinisch Machbaren ausgelegt, und es gibt wenige systemische Anreize, etwas nicht zu machen. Beim SDM geht es aber gerade auch darum, medizinische Massnahmen zu unterlassen, wenn deren Mehrwert gemäss den Präferenzen des Patienten sehr klein ist. Die Diskussion und das gemeinsame Abwägen zwischen Arzt und Patient finden heute oft zu wenig systematisch und strukturiert statt, ist doch SDM zeitintensiv und kommunikativ höchst anspruchsvoll. Man benötigt für ein komplexes SDM-Gespräch, wie z.B. für ein PSA-Screening, leicht auch einmal eine halbe Stunde; ein PSA-Test ist aber heutzutage schneller durchgeführt, als mit dem Patienten die Vor- und Nachteile des Tests zu besprechen.
Was ist notwendig, um SDM zu etablieren?
Um SDM zu fördern, muss idealerweise der tatsächliche Mehrwert einer Behandlung für den einzelnen Patienten ökonomisch abgebildet und bezahlt werden und nicht wie heute das Behandlungsvolumen. Grundlage dafür ist der Ansatz von Value-Based-Healthcare von Michael Porter. Im ICHOM (International Consortium for Health Outcomes Measurement) sind Metriken für mittlerweile 27 Krankheitsbilder entwickelt worden, um den Patientenmehrwert von Behandlungen zu messen. Diese Metriken erfassen bis zu zehn Jahre nach der Behandlung, wie es den Patienten geht. Bei Brustkrebspatientinnen werden zum Beispiel nicht nur Überlebenszeit und Metastasenbildung, sondern auch Libido, Körperbild, Schmerzen und Integration in die soziale Welt erfasst. An diese Erfassung könnte dann
ein Bezahlungssystem gehängt werden. Eine weitere Möglichkeit, SDM zu
etablieren, ist die Verpflichtung der Ärzte, SDM im Vorfeld gewisser Interventionen durchzuführen, wie dies z.B. in den USA für gewisse orthopädische Operationen der Fall ist.
http://www.versorgungsatlas.ch/






